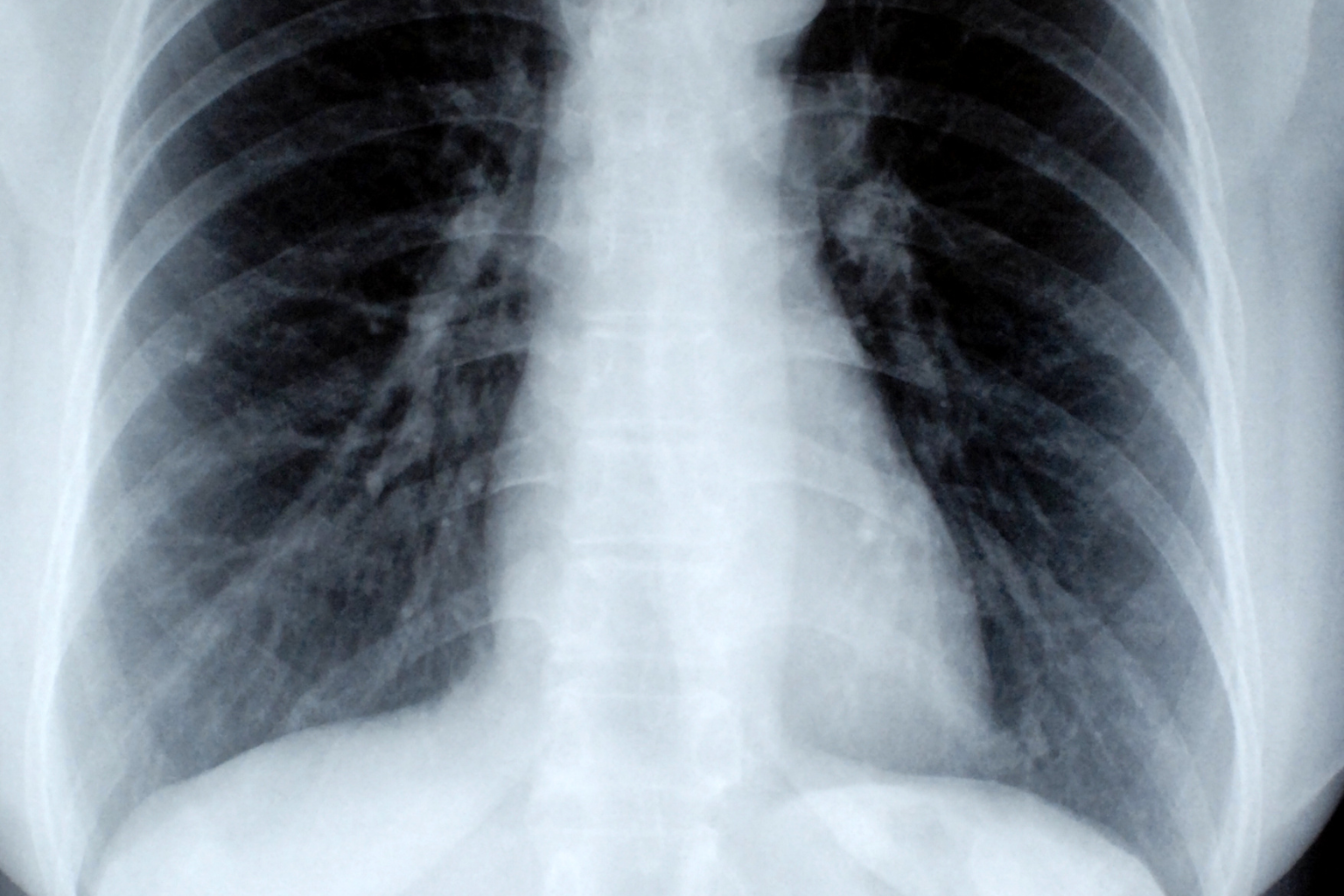
Estudo liderado por David G. Tingay e colegas desafia um “dogma” estabelecido, sugerindo que essa prática comum pode estar equivocada. O estudo central, publicado no JAMA Pediatrics, utilizou tomografias computadorizadas (TCs) em 3D como padrão-ouro para o cálculo do volume pulmonar, comparando-o com a posição do diafragma, determinada pela contagem de costelas posteriores, em radiografias de tórax à beira do leito. Os resultados são contundentes: uma correlação fraca (Kendall τ 0.23, IC 95% 0.16-0.31) foi encontrada entre a posição do diafragma e o volume pulmonar aerado na TC. Correlações igualmente fracas foram observadas para hemitórax, grau de consolidação e distância ápice-diafragma. Essa falta de precisão questiona a validade de uma ferramenta diagnóstica rotineiramente empregada para orientar o ajuste das configurações do ventilador em unidades de terapia intensiva neonatal (UTINs).
A radiografia de tórax tem sido, por muito tempo, uma das principais investigações de apoio para decisões sobre ventilação mecânica em neonatos, geralmente após a avaliação de oximetria de pulso, gasometria e gráficos do ventilador. No entanto, como destacam Thomas M. Raffay e colegas no editorial que acompanha o artigo, essa prática se baseia em evidências escassas em neonatos. As razões para a imprecisão da imagem 2D em lactentes incluem a maior complacência e flexibilidade do tórax infantil, que permite maior deslocamento em planos não coronais, a respiração abdominal mais frequente e a tonicidade do diafragma durante a respiração.
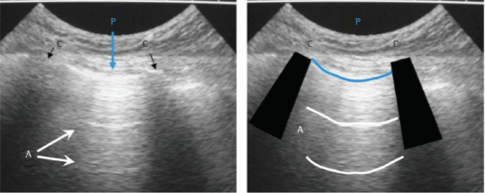
Considerando as limitações da TC (alto custo e carga de radiação), o artigo explora alternativas promissoras. O ultrassom pulmonar é apontado como uma opção viável, já em uso na prática clínica na Europa. Além disso, a tomografia por impedância elétrica (EIT), que tem evoluído de uma ferramenta de pesquisa para um método mais acessível de avaliação do volume pulmonar à beira do leito, também é mencionada como uma alternativa.
Contudo, Tingay e sua equipe propõem uma abordagem ainda mais simples e imediata: a combinação de características clínicas e radiográficas diagnósticas para avaliar o volume pulmonar, em vez de depender apenas da posição do diafragma. Variáveis como oxigenação, dióxido de carbono e volume corrente estão diretamente relacionadas ao volume pulmonar em neonatos e oferecem uma avaliação dinâmica após as mudanças no suporte mecânico. O ultrassom pulmonar ou EIT poderiam ser empregados em etapas posteriores do processo de otimização.
É importante ressaltar que os pesquisadores enfatizam que as radiografias de tórax ainda mantêm sua utilidade na UTIN para o diagnóstico de patologias pulmonares, costelas salientes e anomalias cardíacas. O estudo, retrospectivo e transversal, incluiu 218 lactentes sem patologia pulmonar congênita, com idade inferior a 30 dias. Uma limitação apontada pelos editorialistas é a baixa representatividade de pacientes com menos de 30 semanas de idade gestacional, o que pode restringir a aplicabilidade das conclusões a neonatos prematuros extremos, um grupo que frequentemente recebe o maior número de radiografias. No entanto, eles citam um estudo anterior que também demonstrou uma fraca correlação entre radiografias de tórax e volumes pulmonares medidos por lavagem traqueal.
Em suma, o estudo de Tingay e seus colaboradores, apresenta uma evidência robusta que desafia uma prática arraigada na Neonatologia. A mensagem é clara: a contagem de costelas em radiografias de tórax como substituto para o volume pulmonar aerado em neonatos é imprecisa. Esta revelação deve impulsionar uma revisão crítica das estratégias atuais de manejo ventilatório em UTINs, incentivando a adoção de métodos mais precisos e dinâmicos para a avaliação do volume pulmonar, combinando a observação clínica com tecnologias mais avançadas ou uma interpretação mais abrangente das imagens radiográficas.
Por: Prof. Dr. Giulliano Gardenghi
Coordenador Científico da Faculdade CEAFI
Referências
Dahm SI, Sett A, Gunn EF, et al. Diaphragm Position on Chest Radiograph to Estimate Lung Volume in Neonates. JAMA Pediatr. Published online July 21, 2025. doi:10.1001/jamapediatrics.2025.2108
Raffay TM, Roehr CC, Martin RJ. Bedside Technologies to Challenge Traditional Rib Counting in Neonatal Respiratory Care. JAMA Pediatr. Published online July 21, 2025. doi:10.1001/jamapediatrics.2025.2105